Cosa sapere per FIVET e come fare la procedura? costi in Turchia?
Come in tutti gli esseri viventi, la riproduzione è una condizione estremamente importante e istintiva nell'uomo. Soprattutto negli individui di mezza età, questa motivazione si intensifica e il desiderio di avere un figlio diventa irresistibile. Avere figli non è così facile come sembra, anzi, questo processo è molto critico e le coppie cercano di riprodursi per un periodo a volte fino a 1 anno. È qui che la riproduzione diventa difficile, non può avvenire, ecc. In alcuni casi, il risultato è l'infertilità. Il problema dell'infertilità, che può essere presente in una o entrambe le coppie, è chiamato infertilità. L'infertilità, che è una situazione estremamente triste in un matrimonio felice, può causare un senso di inadeguatezza, perdita di fiducia in se stessi e conseguente collasso psicologico negli individui.
Cause di infertilità negli uomini
L'infertilità è una condizione che può essere causata da molti fattori, ma tra le cause più importanti dell'infertilità maschile vi sono la produzione anormale di spermatozoi, le funzioni anormali dello sperma e i disturbi morfologici. Anche gli stili di vita delle persone possono influenzare ed esacerbare questi fattori.
- Diminuzione del numero o della motilità degli spermatozoi
- Difetti strutturali nello sperma
- Assenza di spermatozoi nel liquido seminale (Azospermia)
- Mancata eiaculazione dello sperma nella vescica
- disturbi ormonali
- Precedenti trattamenti contro il cancro
- Infezioni varie
- Carenze dell'ormone testosterone
- Fatica
- Tabacco e suoi prodotti e consumo di alcol, vita malsana
- Malattie come la gonorrea e la sifilide
- Testicolo ritenuto alla nascita
Ecc. Le cause possono causare infertilità negli uomini.
Cause di infertilità nelle donne
La causa più importante del problema dell'infertilità nelle donne è il blocco parziale o completo delle tube uterine. Questi tubi formano il canale ovarico nell'utero e durante la fecondazione lo sperma passa attraverso questo canale e raggiunge l'uovo. Se i tubi sono ostruiti, lo sperma non può passare attraverso il canale, quindi la fecondazione non può avvenire. La causa più importante del problema di infertilità nelle donne sono i tubi ostruiti. Inoltre, vari motivi causano infertilità, alcuni dei quali sono i seguenti:
- Problemi alle ovaie
- I tubi sono rotti o non funzionano correttamente
- policistico terminato
- Ghiandola tiroidea e disturbi ormonali
- Alcuni disturbi congeniti o congeniti
- Menopausa prematura per mancanza di ovuli
- Anomalie uterine, dilatazione uterina, fibromi uterini, tumori extrauterini
- Condizioni di sovrappeso come malnutrizione, obesità
- Cure oncologiche (radioterapia, chemioterapia)
- Consumo pesante di tabacco e suoi prodotti, alcol, caffeina
- Ciclo mestruale irregolare,
- Disturbi del sistema immunitario
- Alcune infezioni sessualmente trasmissibili, malattie, ostruzione completa o parziale del tubo uterino
- Diabete
- Cause allergiche
- Prolattina (ormone del latte)
A volte, le cause dell'infertilità nelle donne non possono essere determinate esattamente. In questi casi, questa situazione per lo più non è molto grave e si presenta a causa di piccoli problemi derivanti da entrambe le parti. In tali problemi di infertilità inspiegabili, le coppie possono avere figli spontaneamente nel tempo.
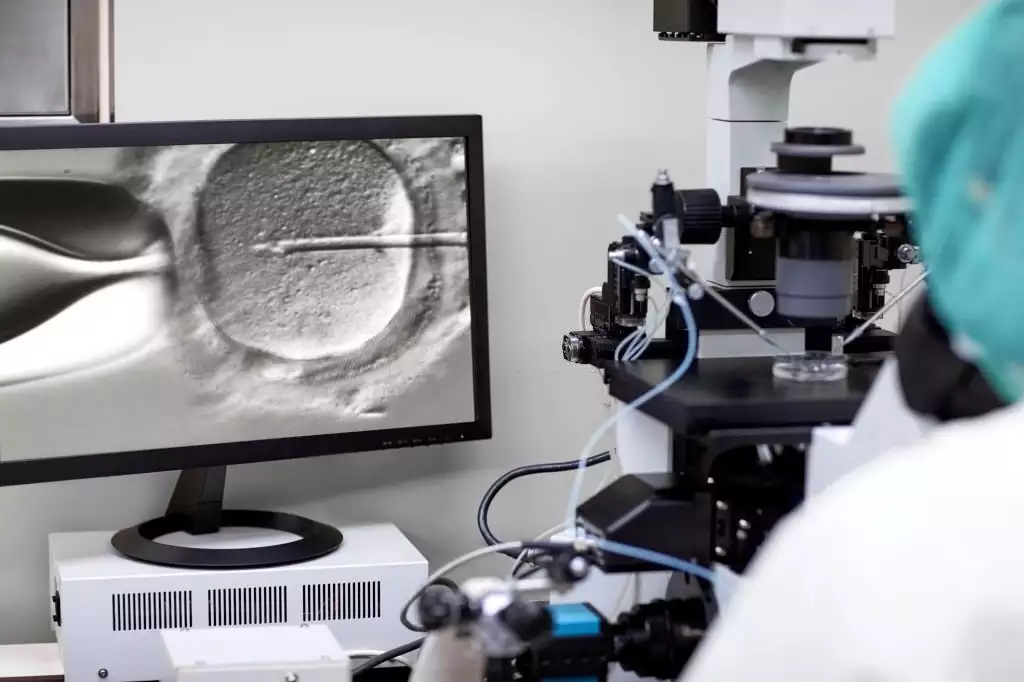
Cos'è la fecondazione in vitro?
Fecondazione in vitro, che viene applicata come metodo di riproduzione assistita in caso di infertilità in una o entrambe le coppie, nel caso in cui gli ovociti e gli spermatozoi non possano unirsi in modo normale, l'embrione non possa formarsi o l'embrione formato non possa aderire l'utero, lo sperma e le ovaie vengono prelevati dal corpo e fecondati nell'ambiente di laboratorio, e si ottiene l'embrione risultante, che può essere espresso come conclusione della gravidanza inserendo l'embrione nell'utero.
FIVET; Si chiama fecondazione in vitro, iniezione intracitoplasmatica di spermatozoi o tecnica di riproduzione assistita o microiniezione. La differenza tra queste tecniche è la differenza nei metodi di fertilizzazione. Nella tecnica della microiniezione, lo sperma viene inserito direttamente nell'uovo attraverso una micropipetta. Con questa tecnica, ha portato a ottimi risultati nel trattamento dell'infertilità causata da problemi maschili. Nei casi in cui non c'è sperma nello sperma o lo sperma esistente non può fuoriuscire, vengono utilizzati metodi chiamati TESE e TESA. Con il metodo TESA, nei casi in cui i dotti spermatici dell'uomo sono ostruiti, il tessuto viene prelevato dai testicoli con l'aiuto di un ago e l'uovo viene fecondato con lo sperma ottenuto da questi tessuti. Nel metodo TESE, il tessuto viene prelevato direttamente dai testicoli, viene ricercato lo sperma, con questo processo il reperimento e la fecondazione dello sperma sono molto più facili e nel metodo TESE i testicoli vengono danneggiati molto meno. Quando questo processo viene eseguito con micro, viene chiamato micro TESE.
Perché si fa la fecondazione in vitro?
- Se non rimani incinta nonostante 3 vaccinazioni
- Se le tube uterine sono bloccate bilateralmente
- Endometrioma in linguaggio medico - Nei casi in cui il trattamento è inconcludente a causa della prevalenza di cisti di cioccolato chiamate endometriosi nell'utero
- Nel caso in cui la quantità di spermatozoi sia bassa o nulla o se l'attività degli spermatozoi sia gravemente compromessa
- Se la gravidanza non può essere raggiunta nonostante siano stati sperimentati molti metodi di trattamento, cioè nel caso di infertilità inspiegabile.
- Storie di gravidanza fallita
- Diminuzione del numero di ovaie nell'utero
- Vari disturbi ormonali
Fasi del trattamento
Un trattamento di FIVET standard consiste in diverse fasi che sono interconnesse e devono essere regolate con molta attenzione. Il risultato di ogni fase è considerato un criterio di successo per la fase successiva. Ad esempio, il numero e la qualità appropriati degli ovociti ottenuti durante l'applicazione sono considerati un criterio importante per la fecondazione e la fase successiva dello sviluppo dell'embrione.
FIVET in Turchia
11 anni dopo la prima applicazione al mondo, il 18 aprile 1989 nel nostro paese è nato il primo bambino di FIVET. È rimasto un metodo di trattamento da quella data fino alla fine degli anni '90. È stato effettuato solo in pochi ospedali nelle grandi città come Istanbul, Ankara e Izmir, ma non era molto conosciuto dalla società. Il fatto che l'infertilità, in altre parole, l' infertilità sia accettata come un tabù tra le persone a causa della struttura della società turca, ha giocato un ruolo importante in questo. Dall'inizio degli anni 2000 è diventato un settore gigantesco dove ogni anno vengono curate e fanno figli oltre 45.000 coppie, con gli investimenti del settore privato e la partecipazione dei media.
Quando osserviamo i valori statistici, l'attuale centro di fecondazione in vitro e il numero di trattamenti di FIVET, siamo tra i primi 10 paesi al mondo e siamo uno degli ultimi paesi nella classifica internazionale. Ci sono circa 120 centri di trattamento IVF privati e pubblici in tutta la Turchia. Di conseguenza, la concorrenza tra i centri aumenta di giorno in giorno. In particolare, si cerca di realizzare, utilizzando apparecchiature tecnologiche avanzate e protocolli medici avanzati, le normative emanate dal Ministero della Salute e le guide pratiche create dagli ordini professionali e i vincoli sulle modalità di applicazione e sul numero di embrioni trasferiti. Pertanto, i trattamenti e le applicazioni di FIVET vengono eseguiti con i più alti standard della tecnologia medica, con il più avanzato e alto tasso di successo.
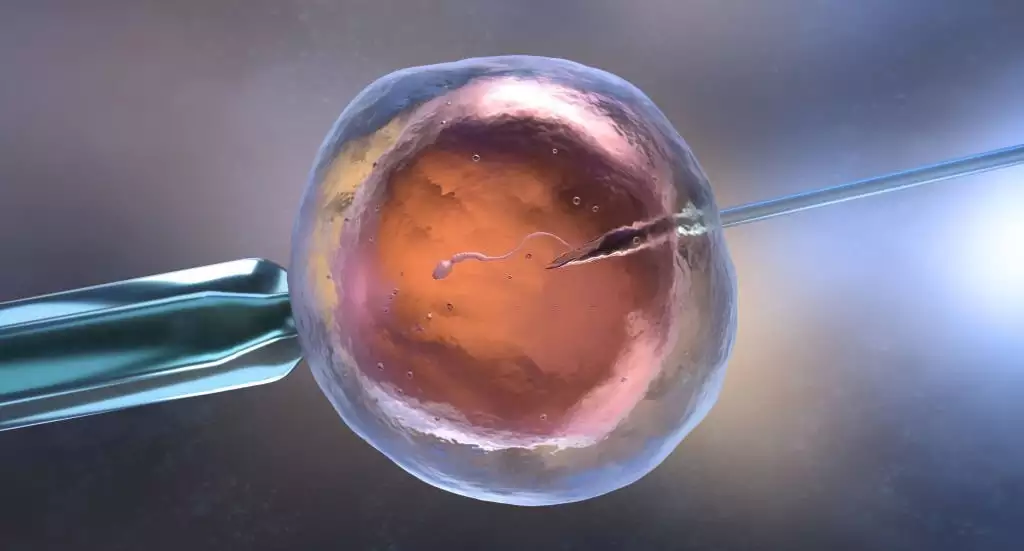
Valutazione della coppia - Stimolazione delle ovaie - Formazione di embrioni
A seguito degli esami e delle analisi necessari viene pianificato un trattamento appropriato e nella seconda fase viene applicata la terapia ormonale esterna per garantire lo sviluppo di un numero adeguato di uova per il trattamento. In questa fase, chiamata induzione dell'ovulazione, si mira a ottenere più di un ovulo applicando una determinata prescrizione di farmaci. Sebbene alcuni protocolli siano usati frequentemente tra gli specialisti, le dosi di farmaco devono essere applicate individualmente per un'induzione efficace dell'ovulazione perché la stessa dose di farmaco può produrre risultati abbastanza diversi in individui diversi e quindi in diversi metabolismo. Per questo motivo, ottenere il numero di ovuli necessario e adeguato senza disturbare la fisiologia della cliente nei trattamenti di FIVET richiede davvero conoscenza ed esperienza.
Studi recenti mostrano che la farmacogenetica (la branca della scienza che studia i diversi effetti dei farmaci in parallelo con i cambiamenti nella struttura genetica umana) può essere molto utile nel determinare le dosi individuali dei farmaci. In altre parole, i test di suscettibilità genetica da eseguire prima di utilizzare farmaci in futuro consentiranno all'individuo di determinare le quantità di dose e le modalità di somministrazione al fine di garantire che l'individuo possa beneficiare del farmaco al massimo livello ed essere più efficace. In base a questi risultati, verrà utilizzato il metodo di trattamento.
Un altro importante sviluppo che possiamo citare è lo sviluppo di farmaci in grado di mantenere la loro efficacia a lungo. Negli attuali metodi di trattamento, il paziente deve assumere l'ormone dello sviluppo dell'uovo ogni giorno e ad una certa dose affinché si verifichi lo sviluppo dell'uovo. I farmaci di nuova concezione mirano a consentire al paziente di applicare questa procedura una o due volte durante il trattamento, non quotidianamente. Se tali farmaci, che sono attualmente in fase di test, vengono accettati nei programmi di trattamento in breve tempo, si prevede che aumenterà significativamente il comfort del paziente.
I farmaci ormonali sono usati per stimolare le ovaie. Per questo, gli ormoni soppressivi vengono utilizzati per circa due settimane prima del trattamento. La persona può applicare questi ormoni nell'area sottocutanea da sola. A seguito di trattamento soppressivo, la paziente che ha le mestruazioni viene chiamata al 3° giorno delle mestruazioni, valutata con esami del sangue ed ecografia, vengono iniziati i farmaci ormonali per stimolare lo sviluppo delle uova, viene fornito un supporto di acido folico e zinco per prevenire possibili disturbi del sistema nervoso . Inoltre, quando necessario, ai pazienti viene somministrata una terapia antibiotica a breve termine. Lo scopo di queste procedure è ottenere un numero molto maggiore di ovuli e quindi un numero elevato di embrioni per massimizzare le possibilità di gravidanza. Le dosi dei farmaci utilizzati e per quanto tempo verranno utilizzati differiscono per ciascun paziente. Questa donna è determinata in base all'età della cliente, ai livelli di ormoni nel sangue, al numero di ovuli, ai risultati di trattamenti precedenti e all'indice peso/altezza.
I protocolli più comunemente applicati sono i protocolli corti, ultracorti, antagonisti e lunghi. Quale di questi è più adatto alla persona viene deciso dopo il primo esame. Dopo aver iniziato i farmaci, gli esami del sangue e degli ultrasuoni vengono eseguiti a intervalli regolari per monitorare lo sviluppo delle uova, questo può richiedere circa 10-14 giorni. Quando vengono raggiunte la dimensione dell'uovo desiderata e lo spessore della parete interna dell'utero (parete dell'utero), viene eseguita un'iniezione di cracking e la raccolta delle uova inizia 34-36 ore dopo. Tuttavia, c'è una situazione che non dovrebbe essere ignorata. Le uova non si trovano in ogni follicolo chiamato uovo agli ultrasuoni . Soprattutto nei pazienti con 1-2 ovuli ( follicolo ) visti all'ecografia, gli ovuli potrebbero non essere ottenuti nel processo di raccolta degli ovuli. A volte accade il contrario e nei pazienti con più di un follicolo si possono ottenere più ovuli del previsto poiché non tutti possono essere contati sugli ultrasuoni. In un altro caso, è il tasso di fecondazione delle uova. Questo tasso è in media del 70-80%. Cioè, 7-8 uova su 10 vengono fecondate. Tuttavia, in alcuni rari casi, nessuna delle uova viene fecondata e il processo di trasferimento non si verifica. Questa situazione viene spiegata alla coppia e il trattamento viene interrotto.
Stimolazione delle ovaie
La terza fase, al termine del periodo di maturazione, è la fase di raccolta degli ovuli in via di sviluppo in ambiente di sala operatoria nella seconda fase, di valutazione degli ovuli prelevati in ambiente di laboratorio e di abbinamento con gli spermatozoi prelevati lo stesso giorno . La raccolta degli ovuli (OPU- Raccolta degli ovociti) è un'operazione eseguita per via vaginale con l'ausilio di un ago attaccato alla sonda per ecografia (USG) 34-36 ore dopo l'inserimento dell'ago per la rottura dell'uovo. Si applica in anestesia locale o generale. Se deve essere somministrata l'anestesia generale, il paziente non deve mangiare o bere nulla dopo 24 ore la sera prima. Ogni follicolo nelle ovaie viene evacuato uno per uno con l'aiuto di un ago sotto la guida dell'USG vaginale e portato in tubi sterili. Il liquido follicolare nei tubi viene esaminato al microscopio nel laboratorio di embriologia e viene esaminato se vi è un uovo. Se l'uovo non viene trovato la prima volta, il follicolo viene lavato donando nuovamente liquido al follicolo e la ricerca dell'uovo viene continuata svuotandolo nuovamente. Dopo che l'uovo è stato trovato, viene passato ad altri follicoli. La raccolta e la selezione delle uova richiede circa 10-30 minuti. A volte non c'è nulla di male nell'assunzione di antidolorifici appropriati, poiché possono verificarsi dolore all'inguine e addominale. Raramente possono verificarsi emorragie e infezioni minori.
Se il numero e la qualità degli spermatozoi prelevati dal coniuge è idoneo alla fecondazione degli ovuli ottenuti, questi ovuli e spermatozoi vengono posti nella stessa camera del laboratorio di embriologia e la fecondazione dell'ovulo è assicurata con spermatozoi della migliore qualità, solo come in una normale gravidanza. Se gli spermatozoi ottenuti non sono idonei a questo processo in termini di numero, mobilità e qualità, gli spermatozoi selezionati con il metodo chiamato microiniezione vengono iniettati negli ovuli uno ad uno. In alcuni casi, quando non ci sono spermatozoi nel campione di sperma prelevato dal coniuge, gli spermatozoi vengono ottenuti dai tessuti prelevati dalle ovaie maschili (testicoli) e utilizzati nella microiniezione. Dal momento in cui vengono prelevati gli ovociti e gli spermatozoi, questi vengono mantenuti in un ambiente di laboratorio e in dispositivi tecnologici chiamati incubatrici, in liquidi speciali, in un ambiente simile all'ambiente corporeo (che può fornire un rapporto standard di temperatura e gas). I controlli di fecondazione delle uova vengono effettuati in laboratorio 16-18 ore dopo questa applicazione, cioè la mattina del giorno successivo. Il materiale genetico del maschio e della femmina forma due nuclei progenitori nell'uovo. Questa struttura è definita come normale fecondazione e vengono portati in incubatrici dove vengono ricresciuti per seguire le fasi avanzate di sviluppo dell'embrione. Circa il 70% degli ovociti recuperati in una procedura di fecondazione in vitro standard e considerati maturi provengono da una normale fecondazione. Naturalmente, questo tasso può variare a seconda dei motivi dell'infertilità delle coppie, dell'età del paziente e della qualità degli ovociti e degli spermatozoi utilizzati.

Embrioni per il trasferimento
Con la quarta fase, le coppie sono più vicine al lieto fine. In questa fase, gli embrioni fecondati vengono coltivati con l'aiuto di fluidi e dispositivi speciali, simili alle condizioni fisiche del sistema riproduttivo materno, come accennato in precedenza, e viene selezionato l'embrione migliore. In una gravidanza normale, l'embrione, che emerge circa 4 o 5 giorni dopo che l'ovulo e gli spermatozoi si sono uniti e ha avuto luogo la fecondazione, ora raggiunge lo stadio di attaccamento all'utero e la gravidanza. Gli embrioni ottenuti nei laboratori di fecondazione in vitro vengono coltivati in modo simile e viene seguito il loro sviluppo quotidiano e l'embrione o gli embrioni con la più alta possibilità di attaccarsi all'utero durante questo periodo vengono accuratamente selezionati da specialisti esperti. Se si ottengono embrioni di qualità superiore al numero da trasferire in base al risultato del trattamento, questi embrioni possono essere congelati e conservati per cinque anni e possono essere utilizzati per riprendere la gravidanza quando sono soddisfatte determinate condizioni entro questo periodo di conservazione.
Trasferimento di embrioni
Nell'ultima fase, l'embrione con il potenziale di gravidanza più positivo viene trasferito nell'utero materno con uno speciale catetere , e questa è la parte più importante del trattamento. Non importa quanto sia forte l'embrione, se durante il trapianto si verifica un trauma (anche molto lieve), ciò può rendere difficile l'attaccamento dell'embrione all'utero. In questo senso, il processo di trasferimento è importante e critico quanto le altre fasi.
Il trapianto di embrioni può essere effettuato il 2° o 5° giorno dopo la fecondazione. A seconda della qualità dell'embrione, del numero di embrioni in via di sviluppo, dell'età del paziente e della diagnosi del suo corredo genetico, viene deciso il giorno del trapianto. Se tutte le condizioni sono idonee e le condizioni del cliente sono buone, il processo di trasferimento è abbastanza adatto il 5° giorno.